Par Pr. L. Ahmed-Ali, Pr. NS. Fedala.
Service d’Endocrinologie et Maladies Métaboliques. C.H.U Bab El Oued.
Résumé :
Le système endocrinien est particulièrement vulnérable aux
perturbations causées par l’infection à la COVID-19 ; le dysfonctionnement
thyroïdien et l’hyperglycémie étant largement signalés. Dans cet article nous
nous intéresserons particulièrement à l’impact de la COVID-19 sur la fonction
gonadique qui semble être vulnérable aux perturbations et reste peu étudiée, en
particulier chez les femmes, malgré des rapports faisant état de changements
dans la menstruation et la santé reproductive. Nous aborderons également l’effet
sur les glandes surrénaliennes ; le système hypothalamo-hypophysaire .Enfin,
l’intérêt de la supplémentation en vitamine D.
Alors que les effets à long terme de la COVID-19 deviennent un défi de plus en
plus important pour les systèmes de santé, la mesure dans laquelle le
dysfonctionnement endocrinien contribue au long COVID-19 est actuellement
inconnue et constitue donc un domaine prioritaire pour les recherches futures.
Introduction
Une nouvelle maladie à coronavirus (COVID-19), causée par le coronavirus 2 (famille des coronavirus ), apparue fin 2019 à WUHAN(Chine) , a touché plus de 300 millions de personnes et provoqué la mort d’environ 4 millions de personnes dans 220 pays à travers le monde. Elle a été classée par l’OMS comme pandémie en mars 2020.
La présentation primaire chez les patients symptomatiques est essentiellement pulmonaire : pneumonie virale, parfois compliquée par le syndrome aigu de détresse respiratoire et/ou la septicémie qui font toute la gravité de cette pathologie. D’autres complications ont été également décrites : myocardite et atteinte rénale.
Qu’en est-il du système endocrine qui est l’un des systèmes les plus importants chez l’homme ? La COVID-19 touche-t-elle les différentes glandes endocrines .Nous nous efforcerons à travers cette revue de répondre à cette question.
Physiopathologie
Le SARS COV -2 va agir par confinement dans le parenchyme pulmonaire. Il va interagir avec les ACE2 lors de l’entrée dans les pneumocytes. Il s’agit de l’enzyme de conversion de l’angiotensine II (ACE2) : protéine (carboxypeptidase) homologue de l’enzyme de conversion de l’angiotensine (2000). L’ACE2 régule négativement le système rénine-angiotensine. L’ACE2 a un effet antagoniste à celui de l’ACE1 avec déplacement de la production vers l’angiotensine 1-7(mécanisme de clearance de l’angiotensine II). L’angiotensine 1-7 a un effet vasodilatateur.
Un nombre de glandes endocrines expriment l’ACE2 (le pancréas, la thyroïde, les testicules, les ovaires, les glandes surrénales et l’hypophyse). Ceci explique les répercussions endocriniennes dues à l’interaction du SRAS-CoV-2 avec l’ACE2 exprimée sur ces organes.
L’intérêt de les dépister et de les connaitre réside dans la nécessité de leur prise en charge précoce qui pourrait améliorer le pronostic chez ces patients.
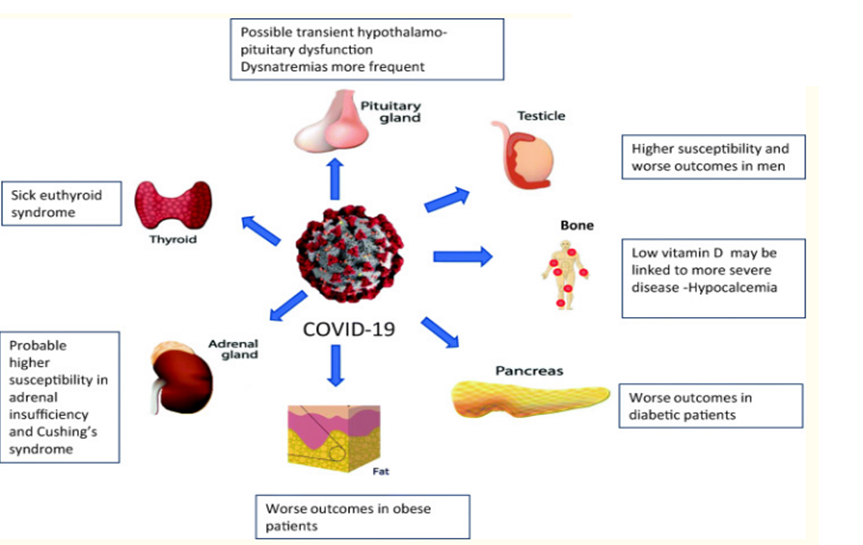
COVID-19 et glande thyroïde
Ce chapitre sera traité dans un article indépendant. Thyroïde et COVID-19
COVID19 et gonades
Les récepteurs de l’Angiotensine sont exprimés dans les testicules à des niveaux élevés (presque les plus élevés du corps humain). Les cellules de Leydig, les cellules Sertoli et les spermatogonies expriment toutes ces récepteurs .Toute maladie aiguë entraine une perturbation de l’axe hypothalamo-hypophysogonadique (profil d’hypogonadisme hypogonadotrope : FSH, LH et testostérone basse).
La Covid -19 peut toucher les deux composantes de la fonction testiculaire :
– La fonction exocrine : en effet, les gènes impliqués dans la spermatogenèse sont
altérés dans la spermatogonie ACE + avec comme conséquence une altération de la spermatogenèse ACE +. Il existe également une altération de la barrière sang –testicule qui est formée de jonctions spéciales entre les cellules de Sertoli et préserve la spermatogenèse des agents cytotoxiques du sang et des réactions autoimmunes. Une surproduction de cytokines suite à une infection virale (IL 6) entraine également une réponse autoimmune avec sécrétion d’Anticorps anti-spermatozoides (AAS).
– La fonction endocrine : Des études ont démontré également un profil d’hypogonadisme hypogonadotrope chez les patient covid-19.
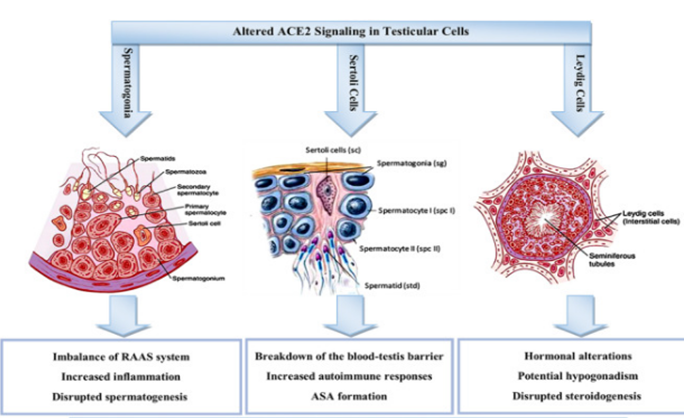
Ceci suggère que l’infection par le SRAS-COV-2 peut entraîner un problème de fertilité potentiel et un risque accru d’infertilité. 13% des cas d’infertilité semblent être associés à des niveaux élevés d’AAS.
COVID-19, Vitamine D, os et parathyroïdes
La vitamine D aurait un rôle dans la réponse immunitaire adaptative. Les personnes qui sont plus à risque de carence en vitamine D au cours de cette pandémie mondiale devraient envisagerde prendre des suppléments de vitamine D pour maintenir la circulation 25(OH)D dans les niveaux optimaux (75-125 nmol/L). Même s’il n’y a pas suffisamment de preuves sur l’association entre les niveaux de vitamine D et la gravité et la mortalité de COVID-19. Par conséquent, des essais contrôlés randomisés et des études de cohorte à grande échelle sont nécessaires pour tester cette hypothèse.
COVID -19 et glandes surrénales
La zone glomérulée, qui est la source unique de l’aldostérone ne présente aucune immunoréactivité à l’ACE2.
En revanche, l’ACE2 a été largement retrouvé dans les zones fasiculée et réticulée responsables de la sécrétion des glucocorticoïdes et des androgènes). La Transmembrane Serine Protease 2 (TMPRSS2) qui stimule l’entrée médiée du SRAS-CoV-2 était largement exprimée dans les trois zones du cortex surrénalien. Le stéroïde 11-hydroxylase (CYP11B1) est une enzyme catalysant les étapes terminales de la synthèse de cortisol(les zones fasciculée/reticulée).la double coloration par immunofluorescence a clairement démontré la colocalisation de CYP11B1/ACE2, CYP11B1/TMPRSS2 et ACE2/TMPRSS2 dans le cortex surrénalien.
Les glandes surrénales jouent un rôle primordial pour la survie dans les conditions de stress (rôles métaboliques, cardiovasculaires et immunologiques profonds dans une réponse adéquate au stress).
L’élévation du cortisol plasmatique chez les patients atteints serait dû à l’activation de l’axe hypothalamo-hypophyso-surrénalien (HPA) et de l’hyper-inflammation systémique. Les niveaux aléatoires de cortisol plasmatique chez les patients COVID-19 gravement malades étaient considérablement inférieurs à ceux des non-COVID-19. Il est intéressant de noter que 67% des patients gravement malades avec COVID-19 ont eu des concentrations aléatoires de cortisol de plasma au-dessous de 10 μg/dl. Plusieurs explications sont possibles :
- Un effet viral direct.
- La stimulation de l’axe (HPA) par les cytokines a plusieurs effets (perfusion accrue des surrénales, → risque d’hémorragie, réponse autoimmune dysrégulée).
- Le SRAS-CoV2 produit des peptides viraux qui ressemblent à l’ACTH avec destruction également de l’ACTH et insuffisance surrénale.
Des cas ont été décrits chez des patients n’ayant jamais reçu de corticoïdes.
Les avantages des glucocorticoïdes dans COVID-19 :
- Réduction du syndrome de tempête des cytokines en limitant l’inflammation.
- Action locale sur la membrane alvéolaire pulmonaire.
- Empêche la formation des membranes hyalines dans les poumons.
Néanmoins, les cliniciens doivent être vigilants au sujet de la possibilité d’une insuffisance surrénalienne chez les patients Covid -19.
COVID-19 et hypophyse – hypothalamus
Les manifestations neurologiques sont retrouvées chez les patients COVID-19 et incluent, entre autres l’hyposmie qui serait due à l’expression de l’ACE2 dans les cellules C olfactives. Le portail d’entrée du virus dans le système nerveux central (SNC) se ferait par voie hématogène. Ceci serait une hypothèse. Les tissus hypothalamiques et hypophysaires expriment l’ACE2 et seraient donc de potentielles cibles virales. Des études autopsiques ont retrouvé de l’œdème et le virus SRAS dans l’hypothalamus.
L’atteinte hypothalamo-hypophysaire a été prouvée dans le SRAS par Leow et al en 2005 qui ont objectivé un déficit corticotrope chez 40 % des patients dont la majorité (62.5%) ont récupéré dans un délai d’un an. 87,5 % des personnes atteintes ont eu des symptômes (asthénie et/ou vertiges posturaux au moment du recrutement initial). 5% ont également eu un déficit thyréotrope (hypophysite réversible atteinte hypothalamique directe.)
Pour la covid-19 les données sont limitées. Une fréquence élevée des symptômes neurologiques dans le SRAS-CoV-2 peut affecter l’hypophyse et l’hypothalamus directement ou par le biais d’une hypophysite. Il est necessaire de recherche un deficit corticotrope surtout si les symptomes evocateurs sont presents (asthénie inexpliquée, lassitude, malaise, vertiges orthostatiques, anorexie et apathie. Il a été rapporté également un diabète insipide (une perte d’eau insensible due à la fièvre et la tachypnée avec une hypernatrémie.
Conclusion
La Covid -19 semble avoir un impact important sur les différentes glandes endocrines. Un impact important sur la fonction gonadique et sur la fertilité chez l’homme a été constaté. La possibilité d’insuffisance surrénalienne est à souligner d’où la nécessité de la rechercher. L’intérêt de la supplémentation en vitamine D est souligné par plusieurs auteurs. Enfin l’atteinte centrale hypothalamo-hyophysaire bien que rare doit être évoquée devant toute symptomatologie évocatrice ou inexpliquée. Une meilleure compréhension et une recherche systématique de ces atteintes contribueront certainement à l’amélioration du pronostic des patients Covid -19.
Bibliographie
1-Leow MK, Kwek DS, Ng AW, Ong KC, Kaw GJ, Lee LS. Hypocortisolism in survivors of severe acute respiratory syndrome (SARS) Clin Endocrinol (Oxf) 2005;63(2):197–202
2-. Desailloud R, Hober D. Viruses and thyroiditis: An update. Virol J. 2009;6:5. Published 2009 Jan 12.
3-de Vries EM, Fliers E, Boelen A. The molecular basis of the non-thyroidal illness syndrome. J Endocrinol. 2015;225(3):R67–81.
4-Lania A, Sandri MT, Cellini M, Mirani M, Lavezzi E, Mazziotti G. Thyrotoxicosis in patients with COVID-19: the THYRCOV study. Eur J Endocrinol. 2020;183(4):381-387.
5- Khoo B, Tan T, Clarke SA, et al. . Thyroid function before, during and after COVID-19. J Clin Endocrinol Metab. 2021;106(2):e803-e811.
6-Ruggeri R.M., Campennì A., Siracusa M., Frazzetto G., Gullo D. Subacute thyroiditis in a patient infected with SARS-COV-2: an endocrine complication linked to the COVID-19 pandemic. Hormones (Basel) 2020:1–3
7-Caron P. Thyroid disorders and SARS-CoV-2 infection: from pathophysiological mechanism to patient management. Ann Endocrinol. 2020;81:507–510.
8-Liu X, Chen Y, Tang W, Zhang L, Chen W, Yan Z, et al. Single-cell transcriptome analysis of the novel coronavirus (SARS-CoV-2) associated gene ACE2 expression in normal and nonobstructive azoospermia (NOA) human male testes. Sci China Life Sci. 2020;63(7):1006–15
9-Li D, Jin M, Bao P, Zhao W, Zhang S. Clinical Characteristics and Results of Semen Tests Among Men With Coronavirus Disease 2019. JAMA Netw Open. 2020;3(5):e208292
10-Pal R, Banerjee M. COVID-19 and the endocrine system: exploring the unexplored. J Endocrinol Invest. 2020