Par C. Ayati, N. Damou, B. Merrouche, A. Abdeli, H. Sahel
Service de Dermatologie, CHU Bab El Oued
Résumé : Depuis le début de la pandémie de COVID-19, une grande variété de manifestations dermatologiques a été observée. Elles sont considérées comme non spécifiques de l’infection par le SARS-CoV-2 et peu fréquentes. Leur physiopathologie n’est pas complètement résolue. Elles sont, en règle générale, auto-résolutives. Nous rapportons trois observations de patients COVID-19 avecdes signes cutanés.
Introduction
La corona virus disease 19 (COVID-19), provoquée par le SARS-CoV-2, sévit dans le monde depuis décembre 2019. Bien qu’elle soit, avant tout, une infection respiratoire, des manifestations dermatologiques très hétérogènes ont été décrites (rach érythémateux, urticaire, vascularite des extrémités …).
Observations
Cas n° 1
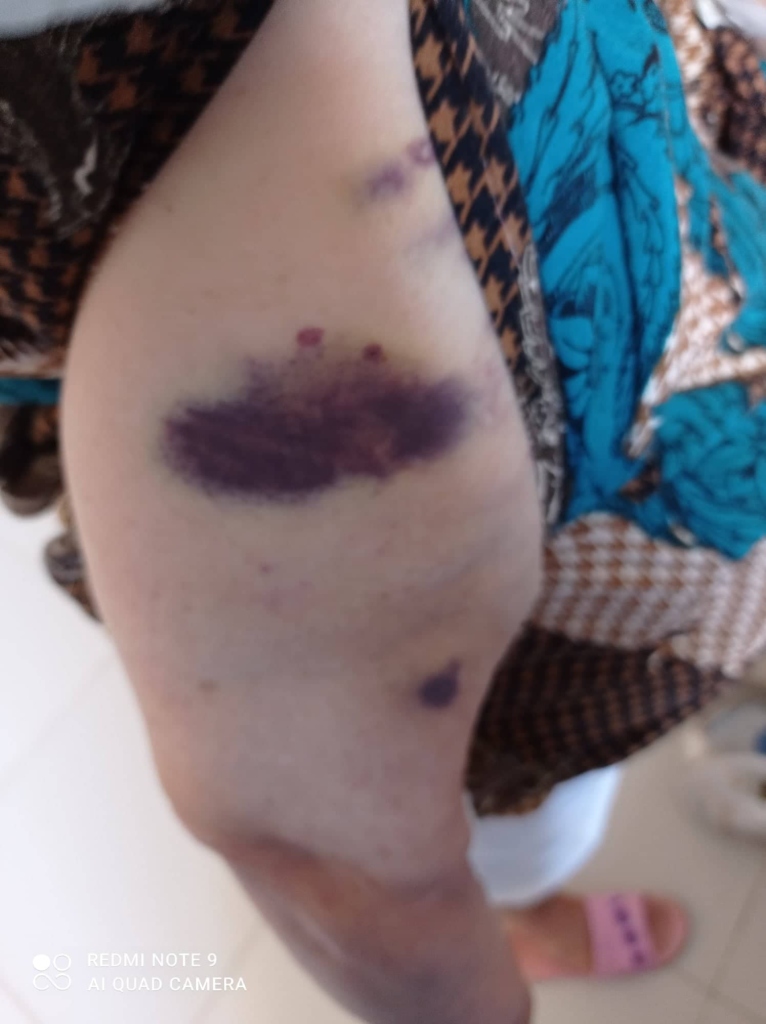
Patiente âgée de 77 ans, hypertendue, hospitalisée pour pneumopathie COVID-19 sévère, confirmée par RT-PCR, traitée par antibiothérapie et corticothérapie. Elle présentait des ecchymoses d’âge différent, indolores des deux cuisses et de l’abdomen (Fig. 1), apparues de façon spontanée au cours de l’hospitalisation. Le taux des plaquettes ainsi que la crase sanguine étaient sans anomalie. La résolution des ecchymoses était progressive et concomitante à l’amélioration clinico-biologique de l’infection COVID-19.
Cas n° 2
Une patiente âgée de 25 ans, aux antécédents d’un syndrome de Raynaud apparu 6 mois auparavant, était hospitalisée pour une éruption maculo-papeuleuse étendue, fébrile et non prurigineuse (Fig. 2a, 2b, 2c). La patiente était asthénique et dyspnéique. La PCR SARS-CoV-2 sur un prélèvement nasopharyngé était négative mais l’exploration scanographique thoracique était en faveur d’une infection au coronavirus. Une courte corticothérapie systémique à la dose de 1 mg/kg/j était mise en place, associée à une antibiothérapie par amoxicilline/acide clavulanique (Augmentin®). L’évolution clino-biologique était rapidement favorable.
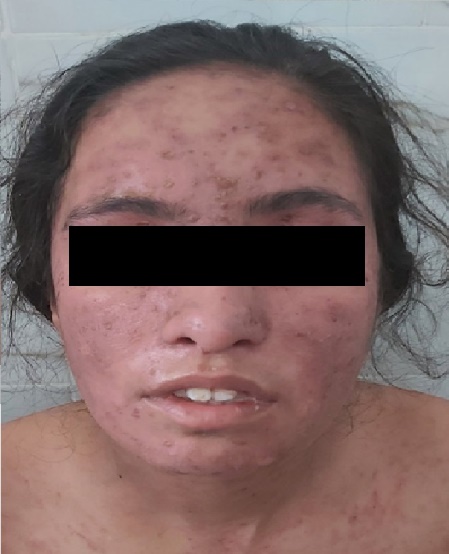
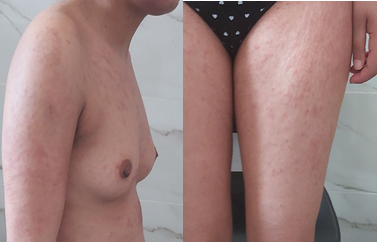
Fig. 2 (a, b, c). Éruption maculo-papuleuse du visage, du tronc et des membres
Cas n° 3
Un homme âgé de 61 ans, suivi pour un pemphigus vulgaire depuis 4 mois, sous corticoïdes per os, était hospitalisé pour une rechute de son pemphigus. A l’examen dermatologique, il présentait des lésions bulleuses et post-bulleuses étendues associées à une atteinte muqueuse sévère (Fig 3 a, b, c). Le patient était fébrile, asthénique et dyspnéique (SpO2 à 90 % à l’air ambiant). La TDM thoracique objectivait une atteinte parenchymateuse pulmonaire évocatrice d’infection COVID-19 sévère. Le malade était traité par corticothérapie générale à 1mg/kg/j avec une double antibiothérapie. L’évolution était fatale, le patient décédait quelques jours après par arrêt cardio-vasculaire.
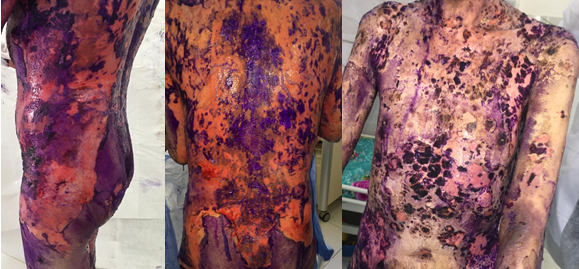
Fig. 3 (a, b, c). Lésions post-bulleuses étendues
Discussion
Avec l’émergence de la Covid-19, de plus en plus de manifestations dermatologiques non spécifiques et plus rares que les symptômes respiratoires ont été rapportés. Elles peuvent être classées en trois catégories (1) :
-Les manifestations paravirales : exanthème / éruption urticarienne,
-Les éruptions vésiculeuses : vésicules qui évoluent vers des papules croûteuses,
-Les éruptions vasculitiques : purpura , pseudo-engelures et livédo réticulé.
Deux mécanismes physiopathologiques des manifestations cutanées du Covid-19 semblent prédominer (2) : une réponse immunitaire aux nucléotides viraux (comme observée dans les exanthèmes viraux) et une réaction inflammatoire/immunitaire à la présence du virus dans l’organisme (notamment pour les vasculites et vasculopathies thrombosantes).
Des manifestations vasculaires diverses ont été décrites au cours des formes prolongées de la COVID 19. Elles comportent essentiellement l’acrocyanose, le phénomène de Raynaud, et le livédo (3). Elles sont associées à une atteinte sévère, ce qui est le cas de notre premier cas. Ces lésions surviennent généralement chez les sujets âgés avec de multiples comorbidités.
Chez notre patiente, une ecchymose provoquée par une thrombopénie a vite été éliminée par la numération-formule-sanguine (un taux de plaquette normal). L’amélioration des ecchymoses était concomitante à l’amélioration clinique et biologique de l’infection covis 19. La physiopathologie de ces manifestations a été peu étudiée. Certains auteurs ont mis en évidence la présence de particules virales au sein de l’endothélium (4). L’activation directe du complément (C5b-9 et C4d) par le virus pourrait également entrer en jeu, avec un mécanisme thrombotique par leurs dépôts, ainsi que l’enzyme de conversion de l’angiotensine de type 2 (ACE2) (5). D’autres auteurs ont proposé un mécanisme thrombotique par activation secondaire des anti phospholipides. Ces anticorps activent les cellules endothéliales et les plaquettes et perturbent les systèmes anticoagulants et fibrinolytiques naturels.
Les éruptions maculo-papuleuses, comme celle présentée par notre deuxiéme cas ; sont l’une des manifestations les plus fréquemment décrites dans la littérature. L’éruption apparaît tôt dans l’évolution de la maladie, souvent de manière concomitante à l’apparition des symptômes respiratoires. Ces lésions peuvent être localisées ou diffuses et associées à un énanthème. L’évolution est spontanément résolutive. Dans une revue de la littérature brésilienne, publiée par C. ARAI (6), l’éruption maculo-papuleuse présente 47% des manifestations cutanées de COVID-19. La physiopathologie reste non élucidée, une étude chinoise (7) montre l’implication probable de la réactivation virale, de certains virus latents tel que l’Herpès simplex virus et le cytomégalovirus aux cours des infections par SARS-COV-2.
Concernant notre troisième cas, il s’agit d’un patient suivi pour un pemphigus vulgaire réadmis pour une rechute de son pemphigus concomitante à une infection covid_19 sévère. Dans la littérature, plusieurs décompensations de maladies auto-immunes ont été rapportées. En effet, plusieurs études ont démontré le risque plus agressif de l’infection par le SARS-COV-2 chez les patients atteints de maladies auto-immunes, mais d’autres auteurs réfutent cette affirmation. Une étude marocaine publiée en 2012 (8) ayant colligé 96 patients suivis pour des dermatoses bulleuses auto-immunes, et atteints par le SARS-COV-2 a montré que parmi les 96 patients, seuls 19 ont eu une forme sévère de l’infection Covid 19 (avec 5 patients admis en Unité de Soins Intensifs et 4 décès). Une autre étude qui inclut 1236 patients atteints de pemphigus (9), affirme qu’il n’existe aucune preuve de l’augmentation du risque global de COVID-19 chez ces patients par rapports aux témoins et que la prise de corticostéroïdes systémiques et d’immunosuppresseurs n’est pas prédictive d’une maladie COVID grave. La décompensation des maladies auto-immunes au cours de l’infection COVID-19 pourrait être expliquée par l’état d’hyper-inflammation causée par le virus.
Conclusion
Les manifestations dermatologiques liées à l’infection par le SARS-CoV-2 sont extrêmement polymorphes et résultent de divers mécanismes physiopathologiques, imparfaitement connus à ce jour. Le clinicien est tenu de connaitre ces manifestations afin de limiter le retard diagnostique et pour mieux améliorer le pronostic.
Bibliographie
- Recalcati S. Cutaneous Manifestations in Covid-19: a First Perspective. J EurAcadDermatolVenereol 2020; 34: e212–e213.
- Kaya G, Kaya A, Saurat JH. Clinical and Histopathological Features and Potential Pathological Mechanisms of Skin Lesions in COVID-19: Review of the Literature. Dermatopathology 2020; 30;7(1):3-16.
- de Masson A, Bouaziz J-D, Sulimovic L, et al. Chilblains is a common cutaneous finding during the COVID-19 pandemic: a retrospective nationwide study from France. J Am Acad Dermatol 2020; 83(2): 667–670.
- Magro C, Mulvey JJ, Berlin D, et al. Complement Associated Microvascular Injury and Thrombosis in the Pathogenesis of Severe COVID-19 Infection: a Report of Five Cases. TranslRes 2020; 220: 1–13.
- Algaadi SA. Urticaria and COVID-19: a Review. Dermatol Ther 2020;33:e14290.
- Camila ARAI et al , Skin manifestations associated with covid 19 , An Bras Dermatol 2022; 97(1): 75–88.
- Camila Arai Seque,⁎ Milvia Maria Simões e Silva Enokihara, Adriana Maria Porro, and Jane Tomimori
- JunayanQu et al Emergent virus reactivation in Sars-Cov-2, frontiers in Microbiology 2022
- InsafMOUBINE , Incidence et pronostic de la COVID-19 chez les patients suivis pour dermatoses bulleuses auto-immunes , Ann Derm 2021
- KhamafKridin , The risk of covid 19 with bullous pemphigoide and pemphigus , JAM ACAD 2021